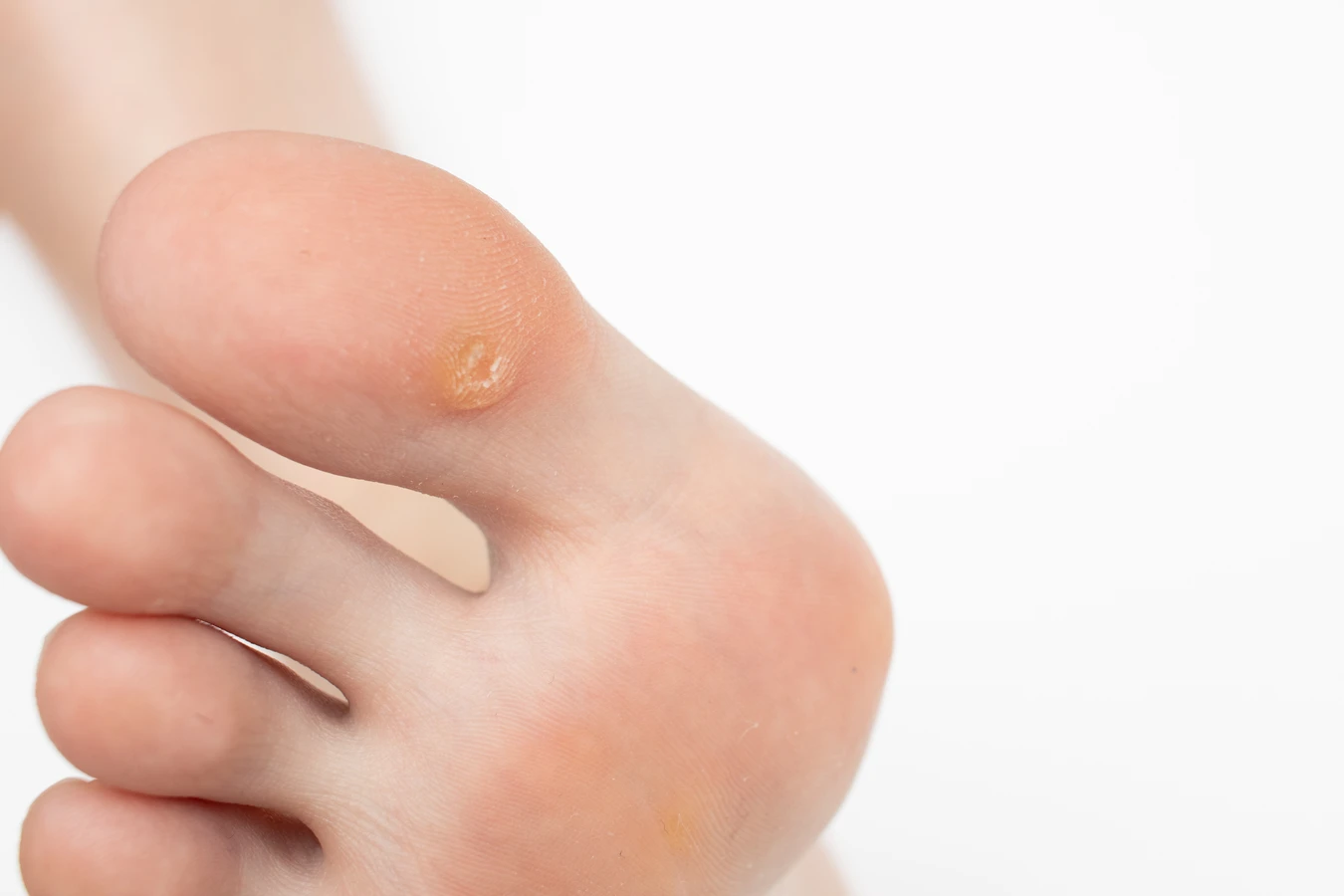
Kurzajki, powszechnie znane jako brodawki, są częstym problemem dermatologicznym, który może dotknąć osoby w każdym wieku. Ich pojawienie się często budzi pytania i niepewność, zwłaszcza jeśli chodzi o przyczyny ich powstawania. Zrozumienie, skąd biorą się kurzajki, jest kluczowe do skutecznego zapobiegania i leczenia. W niniejszym artykule zgłębimy tajniki tych niepozornych zmian skórnych, odpowiadając na najbardziej palące pytania dotyczące ich etiologii, czynników ryzyka oraz dróg przenoszenia.
Brodawki wywoływane są przez wirusy brodawczaka ludzkiego, znane jako HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, z czego kilkanaście jest odpowiedzialnych za zmiany skórne, które potocznie nazywamy kurzajkami. Wirus ten atakuje komórki naskórka, powodując ich niekontrolowany rozrost, co manifestuje się jako charakterystyczne uwypuklenia na skórze. Warto podkreślić, że nie każdy kontakt z wirusem HPV prowadzi do rozwoju kurzajek. Nasz układ odpornościowy zazwyczaj skutecznie radzi sobie z infekcją, zanim objawy staną się widoczne. Jednak w pewnych okolicznościach, wirus może przetrwać i doprowadzić do powstania brodawek.
Zrozumienie, jak dochodzi do zakażenia, jest fundamentalne w profilaktyce. Wirus HPV jest wysoce zaraźliwy i może przenosić się poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną lub przez kontakt z zanieczyszczonymi powierzchniami. Częstość występowania kurzajek jest najwyższa wśród dzieci i młodzieży, co wynika z ich mniejszej odporności oraz częstszego kontaktu z innymi osobami w szkołach, przedszkolach czy na obiektach sportowych. Wprowadzenie tej wiedzy w przystępny sposób pozwoli wielu osobom lepiej zrozumieć naturę tego schorzenia.
Główne przyczyny powstawania kurzajek wyjaśnienie mechanizmu
Centralnym elementem powstawania kurzajek jest obecność wirusa brodawczaka ludzkiego (HPV). Jak wspomniano, istnieje wiele typów tego wirusa, a każdy z nich ma predyspozycje do atakowania określonych obszarów skóry i wywoływania różnego rodzaju brodawek. Na przykład, typy HPV 1 i 2 często powodują brodawki zwykłe, które najczęściej pojawiają się na dłoniach i stopach. Z kolei typy HPV 6 i 11 są częściej kojarzone z brodawkami płciowymi, choć mogą również manifestować się jako kurzajki na innych częściach ciała.
Wirus HPV przenosi się poprzez mikrourazy naskórka. Nawet niewielkie skaleczenia, zadrapania czy otarcia mogą stanowić bramę dla wirusa do wniknięcia w głąb skóry. Dlatego też miejsca, gdzie skóra jest cieńsza, bardziej narażona na uszkodzenia lub wilgotna, są bardziej podatne na infekcję. Dotyczy to zwłaszcza dłoni, stóp, ale także okolic intymnych. Wirus namnaża się w komórkach naskórka, wywołując ich nieprawidłowe i przyspieszone dzielenie się. To właśnie ten proces prowadzi do powstania charakterystycznych, nierównych zmian, które nazywamy kurzajkami.
Ważne jest, aby zrozumieć, że nie każdy kontakt z wirusem skutkuje pojawieniem się kurzajki. Nasz układ immunologiczny odgrywa kluczową rolę w zwalczaniu infekcji wirusowej. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, niedożywienia, a także osoby starsze i bardzo małe dzieci, są bardziej podatne na rozwój kurzajek po kontakcie z wirusem HPV. Czas inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, zanim pierwsza kurzajka stanie się widoczna.
Wirusy HPV jako główni sprawcy powstawania kurzajek na skórze
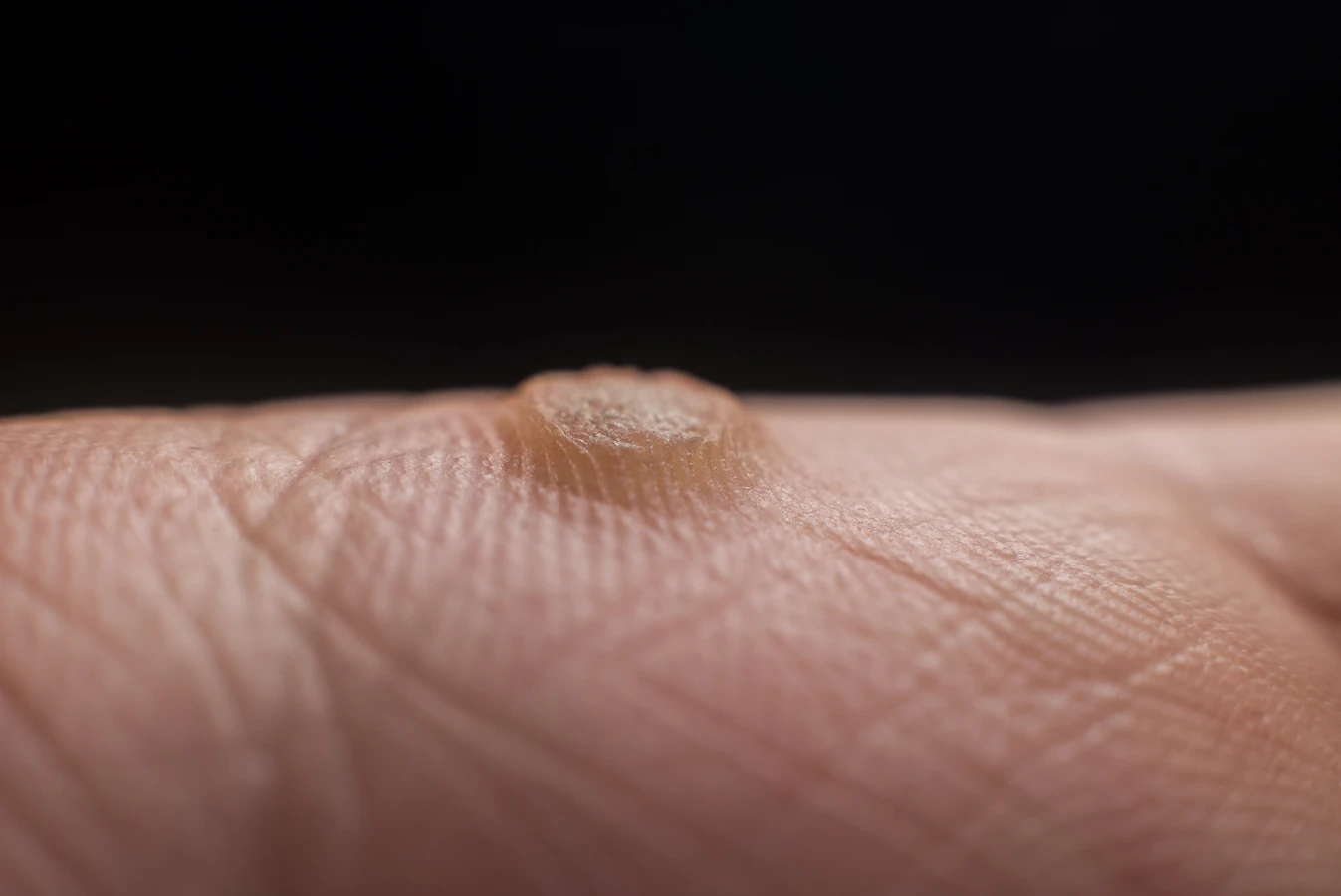
Istnieje ponad sto typów wirusa HPV. Nie wszystkie z nich są jednakowe w swoim działaniu. Niektóre typy wirusa mają tropizm (skłonność) do atakowania określonych obszarów ciała i wywoływania specyficznych rodzajów brodawek. Na przykład, typy HPV 1, 2, 4 są najczęściej odpowiedzialne za powstawanie brodawek zwykłych, które najczęściej lokalizują się na palcach, dłoniach i stopach. Brodawki stóp, zwane kurzajkami podeszwowymi, mogą być szczególnie bolesne ze względu na nacisk podczas chodzenia. Inne typy HPV, takie jak 3 i 10, mogą powodować brodawki płaskie, które są mniejsze i gładsze w dotyku, a często pojawiają się na twarzy i grzbietach dłoni.
Kluczowe jest zrozumienie, że obecność wirusa HPV w środowisku jest powszechna. Wirus ten może przetrwać na różnych powierzchniach, takich jak podłogi w miejscach publicznych (baseny, siłownie, przebieralnie), ręczniki, czy nawet odzież. Dlatego też zakażenie może nastąpić w wyniku kontaktu ze skażonymi przedmiotami lub powierzchniami, co jest szczególnie częste w wilgotnym i ciepłym środowisku, gdzie wirus czuje się najlepiej. Dzieci, ze względu na rozwijający się układ odpornościowy i częstsze sytuacje sprzyjające zakażeniom, są szczególnie narażone na rozwój kurzajek.
Środowisko i czynniki sprzyjające powstawaniu kurzajek na ciele
Środowisko, w którym przebywamy, odgrywa znaczącą rolę w przenoszeniu wirusa HPV, odpowiedzialnego za powstawanie kurzajek. Miejsca o wysokiej wilgotności i temperaturze, takie jak baseny, sauny, łaźnie publiczne, a także szatnie i prysznice na siłowniach, stanowią idealne warunki do przetrwania i namnażania się wirusa. Wirus może pozostawać na mokrych podłogach, ręcznikach, czy nawet na powierzchniach takich jak poręcze. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem i jego wniknięcia do organizmu poprzez mikrouszkodzenia skóry stóp.
Poza wilgotnym środowiskiem, sprzyjające warunki do rozwoju kurzajek tworzą również wszelkie sytuacje, które prowadzą do osłabienia bariery ochronnej skóry. Należą do nich:
- Nadmierne pocenie się dłoni i stóp, które prowadzi do rozmiękczenia naskórka i ułatwia wnikanie wirusa.
- Urazy skóry, takie jak skaleczenia, zadrapania, otarcia, pęknięcia naskórka, które otwierają drogę wirusowi do wnętrza tkanek.
- Częste moczenie rąk, na przykład w wyniku wykonywania prac domowych lub zawodowych, również może osłabiać skórę.
- Noszenie nieprzewiewnego obuwia, które sprzyja nadmiernemu poceniu się stóp.
Warto również zwrócić uwagę na czynniki indywidualne, które zwiększają podatność na infekcję HPV. Osoby z obniżoną odpornością, wynikającą z chorób (np. HIV/AIDS, cukrzyca), przyjmowania leków immunosupresyjnych (np. po transplantacji narządów), a także osoby starsze i bardzo małe dzieci, mają słabszą zdolność do zwalczania wirusa. To sprawia, że są one bardziej narażone na rozwój brodawek, nawet po krótkotrwałym kontakcie z wirusem. Równocześnie, należy pamiętać, że kurzajki mogą pojawić się u każdego, niezależnie od wieku czy stanu zdrowia, jeśli dojdzie do kontaktu z odpowiednim typem wirusa HPV w sprzyjających okolicznościach.
Czynniki ryzyka zwiększające podatność na kurzajki u dzieci
Dzieci są grupą szczególnie narażoną na rozwój kurzajek z kilku kluczowych powodów. Ich układ odpornościowy jest wciąż w fazie rozwoju i dojrzewania, co oznacza, że nie zawsze jest w stanie skutecznie zwalczać wszystkie napotkane patogeny, w tym wirusy HPV. W efekcie, nawet niewielki kontakt z wirusem może doprowadzić do infekcji i powstania brodawek. Dzieci często nie zdają sobie sprawy z ryzyka, bawiąc się w miejscach publicznych, dotykając różnych powierzchni, a następnie przenosząc ręce do ust lub nosa, co ułatwia wirusowi wniknięcie do organizmu.
Szkoły, przedszkola i place zabaw to miejsca, gdzie kontakt między dziećmi jest bardzo częsty. Wspólne korzystanie z zabawek, sprzętu sportowego, a także bezpośredni kontakt fizyczny sprzyjają przenoszeniu wirusa HPV. Szczególnie narażone są dzieci, które często drapią się po skórze, mając na przykład egzemę lub inne stany zapalne, ponieważ otwarte rany stanowią łatwą drogę wejścia dla wirusa. Z tego powodu, ważne jest edukowanie dzieci o higienie osobistej i unikanie kontaktu z potencjalnie zainfekowanymi powierzchniami.
Wilgotne środowisko to kolejny czynnik ryzyka dla dzieci. Zajęcia na basenie, zabawy w kałużach, czy nawet zwykłe korzystanie z publicznych toalet, gdzie podłoga może być wilgotna, stwarza idealne warunki do rozprzestrzeniania się wirusa. Dzieci często biegają boso w takich miejscach, nieświadome ryzyka. Dodatkowo, dzieci z tendencją do obgryzania paznokci i skórek wokół nich są bardziej podatne na rozwój kurzajek na palcach, ponieważ tworzą one otwarte ranki, przez które wirus może łatwo wniknąć. Warto podkreślić, że kurzajki u dzieci mogą być bardziej uporczywe i trudniejsze do leczenia niż u dorosłych, właśnie ze względu na niedojrzały układ odpornościowy.
Drogi przenoszenia się wirusa HPV powodującego kurzajki
Wirus brodawczaka ludzkiego (HPV) jest wysoce zaraźliwy i może przenosić się na kilka sposobów, głównie poprzez bezpośredni kontakt z zakażoną skórą. Najczęstszą drogą jest kontakt skóra do skóry z osobą posiadającą kurzajki. Dotyczy to zarówno kontaktu przypadkowego, jak i celowego, na przykład podczas aktywności fizycznej, czy też w bliskich relacjach. Wirus łatwo przenosi się, gdy na skórze występują drobne uszkodzenia, takie jak skaleczenia, otarcia, czy pęknięcia naskórka, które stanowią dla niego otwartą „bramę” do wniknięcia.
Kolejną istotną drogą przenoszenia jest kontakt pośredni, czyli poprzez zanieczyszczone przedmioty i powierzchnie. Wirus HPV może przetrwać poza organizmem człowieka przez pewien czas, szczególnie w wilgotnym i ciepłym środowisku. Dlatego też, miejsca takie jak baseny, sauny, siłownie, szatnie, a także wspólne ręczniki, dywaniki łazienkowe, czy nawet klucze, mogą stać się źródłem infekcji. Dotykanie tych powierzchni, a następnie przenoszenie ręki do ust, nosa lub innych miejsc na skórze, może doprowadzić do zakażenia. Szczególnie podatne są stopy, które często mają kontakt z podłogą w miejscach publicznych.
Autoinokulacja, czyli samozakażenie, to również częsta droga przenoszenia wirusa. Osoba posiadająca już kurzajki może nieświadomie przenosić wirusa z jednej części ciała na inną, na przykład poprzez drapanie się po istniejącej brodawce, a następnie dotykanie innej części skóry. To może prowadzić do pojawienia się nowych kurzajek w innych miejscach. Warto również wspomnieć o możliwości przeniesienia wirusa podczas golenia, jeśli maszynka natrafi na kurzajkę, rozprzestrzeniając wirusa na większej powierzchni skóry. W przypadku brodawek płciowych, wirus może przenosić się również drogą kontaktu seksualnego.
Jak nie dopuścić do rozwoju kurzajek pytania o profilaktykę
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na higienie osobistej i unikaniu kontaktu z wirusem HPV. Podstawą jest dbanie o czystość skóry, zwłaszcza dłoni i stóp. Regularne mycie rąk, szczególnie po powrocie do domu, po skorzystaniu z toalety publicznej, czy po podróży, jest kluczowe w ograniczaniu rozprzestrzeniania się wirusów. Należy również unikać dotykania twarzy, oczu i ust brudnymi rękami, co może ułatwić wirusowi wniknięcie do organizmu.
Szczególną uwagę należy zwrócić na miejsca publiczne, które mogą być siedliskiem wirusa HPV. W miejscach takich jak baseny, sauny, siłownie, czy publiczne prysznice, zawsze należy nosić klapki lub inne obuwie ochronne, aby uniknąć bezpośredniego kontaktu stóp z potencjalnie zainfekowanymi powierzchniami. Po skorzystaniu z takich miejsc, warto dokładnie umyć i osuszyć stopy. Należy również unikać pożyczania ręczników, ubrań czy obuwia od innych osób, ponieważ mogą one przenosić wirusa.
Innym ważnym aspektem profilaktyki jest dbanie o dobrą kondycję układu odpornościowego. Silny system immunologiczny jest w stanie skuteczniej zwalczać infekcje wirusowe, w tym HPV, zanim zdążą one wywołać widoczne zmiany. Zdrowa dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie stresu – to wszystko przyczynia się do wzmocnienia odporności. W przypadku osób, które miały już kurzajki, ważne jest, aby nie lekceważyć żadnych nowych zmian skórnych i w razie wątpliwości skonsultować się z lekarzem dermatologiem, który pomoże wdrożyć odpowiednie leczenie i zaleci dalsze środki zapobiegawcze.
Leczenie i usuwanie kurzajek kiedy wizyta u specjalisty
Gdy kurzajki już się pojawią, istnieje wiele metod ich leczenia, zarówno domowych, jak i profesjonalnych. Wybór metody zależy od wielkości, lokalizacji i liczby brodawek, a także od indywidualnej reakcji organizmu na leczenie. Wiele kurzajek, zwłaszcza u dzieci, może ustąpić samoistnie w ciągu kilku miesięcy lub lat, ponieważ układ odpornościowy w końcu rozpoznaje i zwalcza wirusa. Jednak ze względu na możliwość rozprzestrzeniania się wirusa i powstawania nowych zmian, wiele osób decyduje się na szybsze usunięcie brodawek.
Metody dostępne bez recepty często zawierają substancje keratolityczne, takie jak kwas salicylowy, które pomagają stopniowo usuwać zrogowaciałą tkankę kurzajki. Dostępne są również plastry i preparaty na bazie zamrożonych składników (krioterapia), które naśladują profesjonalne zabiegi zamrażania. Należy jednak pamiętać, że te metody wymagają cierpliwości i systematyczności, a ich skuteczność nie jest gwarantowana w każdym przypadku.
Wizyta u lekarza specjalisty, dermatologa, jest zalecana w kilku sytuacjach. Po pierwsze, jeśli nie jesteśmy pewni, czy zmiana skórna to faktycznie kurzajka, gdyż inne zmiany, takie jak znamiona czy nawet niektóre nowotwory skóry, mogą przypominać brodawki. Po drugie, jeśli kurzajki są liczne, duże, bolesne, krwawiące, lub jeśli znajdują się w miejscach wrażliwych, takich jak okolice oczu, narządów płciowych, czy na twarzy. Dermatolog może zaproponować bardziej zaawansowane metody leczenia, takie jak:
- Krioterapia ciekłym azotem, która jest bardzo skuteczną metodą zamrażania brodawek.
- Elektrokoagulacja, czyli wypalanie brodawki prądem.
- Laserowe usuwanie brodawek.
- Chirurgiczne wycięcie brodawki.
- Leczenie miejscowe silniejszymi preparatami na receptę, w tym lekami przeciwwirusowymi lub immunomodulującymi.
Ważne jest, aby zawsze skonsultować się z lekarzem przed rozpoczęciem jakiegokolwiek leczenia, szczególnie jeśli istnieją jakiekolwiek wątpliwości co do natury zmiany skórnej lub jeśli pacjent ma inne schorzenia, które mogą wpływać na proces leczenia.
„`